Tecnologia Masimo per l’estrazione del segnale (SET®)
Ventiquattro anni fa, due giovani ingegneri si sono domandati perché la pulsossimetria non dovesse funzionare in condizioni di movimento del paziente e di bassa perfusione e così facendo hanno dato il via a una nuova linea d'azione e hanno rivoluzionato il monitoraggio dei pazienti.
Home / Pulsossimetria SET
Pulsossimetria SET
Tecnologia Masimo per l’estrazione del segnale (SET®)
Tecnologia Masimo per l’estrazione del segnale (SET®)
Superare le limitazioni della pulsossimetria convenzionale
Fin dalla sua introduzione, la pulsossimetria è stata afflitta da scarsa affidabilità proprio quando era più necessaria, in condizioni di movimento del paziente e di bassa perfusione. L'industria del settore si era arresa e aveva considerato il problema "irrisolvibile". I medici erano obbligati a convivere con le conseguenze, un numero eccessivo di falsi allarmi, notifiche ritardate a causa dei lunghi tempi di calcolo delle medie, dati inaccurati e incapacità di ottenere dati sui pazienti in condizioni più critiche.
La pulsossimetria convenzionale funziona sull'ipotesi che rilevando solamente la pulsazione e normalizzando il segnale pulsante sopra il segnale non pulsante, la saturazione dell'ossigeno (SpO2) possa essere misurata senza calibrazione. Sebbene questo sia stato un grande passo avanti nell'evoluzione della pulsossimetria, presenta un importante difetto, ipotizza che il sangue arterioso sia il solo componente pulsante. Sfortunatamente per la pulsossimetria convenzionale, il sangue venoso si muove ogni volta che il paziente si muove o respira, determinando la visualizzazione di SpO2 e di frequenze cardiache errate per difetto o per eccesso e causando fino al 90% di falsi allarmi nelle unità di terapia intensiva e nei reparti di rianimazione.1
La scelta preferita di molti medici nei migliori ospedali2
Durante le difficili condizioni di movimento e di bassa perfusione, i medici di migliaia di ospedali nel mondo si affidano a Masimo SET® ogni giorno per un aiuto nell'assistenza ai loro pazienti. E mentre molti dei migliori ospedali hanno già adottato la tecnologia pulsossimetrica Masimo SET® ,2 altri si aggiungono ogni giorno.
Questi ospedali e medici utilizzano Masimo SET® come aiuto nell'assistenza dei pazienti. Grazie al numero significativamente inferiore di falsi allarmi,3 i medici si possono concentrare sui pazienti che necessitano della maggiore attenzione. E con un rilevamento più tempestivo degli eventi effettivi, i medici possono intervenire più rapidamente, con esiti migliori e una maggiore sicurezza per il paziente.
Background clinico
Background clinico
Fino ad oggi, più di 100 studi hanno mostrato che le prestazioni di Masimo SET® sono superiori a quelle di tutte le altre tecnologie pulsossimetriche, e che forniscono ai medici sensibilità e specificità ineguagliate, permettendo loro di prendere decisioni critiche nell'assistenza ai pazienti.4
Scoprire prestazioni innovative
Quando Joe Kiani e Mohamed Diab hanno osservato lo stesso segnale pulsossimetrico in modo diverso da come avevano fatto tutti gli altri in precedenza, hanno creato possibilità che non erano mai esistite. Utilizzando tecniche avanzate di elaborazione del segnale, quali motori paralleli e filtri adattativi, hanno creduto di poter trovare il vero segnale arterioso che permettesse un accurato monitoraggio della saturazione arteriosa dell'ossigeno e della frequenza cardiaca, anche nelle condizioni più difficili. La tecnologia di estrazione del segnale, Signal Extraction Technology®, o Masimo SET®, ipotizza che sia il sangue arterioso che quello venoso possano muoversi e utilizza motori di elaborazione di segnali in parallelo (DST®, FST®, SST™ e MST™) per separare il segnale arterioso dalla sorgente di rumore (compreso il segnale venoso) al fine di misurare l'SpO2 e la frequenza cardiaca in modo accurato, anche durante il movimento.
Dopo sei anni di dedizione e di ricerca e sviluppo mirati, Masimo SET® ha debuttato nel 1995 presso la Society for Technology in Anesthesia e ha vinto il prestigioso premio Excellence in Technology Innovation (Eccellenza nell'innovazione tecnologica). In seguito, medici scettici di tutto il mondo hanno cercato attivamente di confrontare Masimo SET® con le migliori tecnologie pulsossimetriche offerte dagli altri produttori. Ma studio dopo studio, l'innovativa elaborazione del segnale di Masimo SET®ha prodotto sistematicamente un numero significativamente inferiore di falsi allarmi e uno molto superiore di rilevamenti di allarmi effettivi.
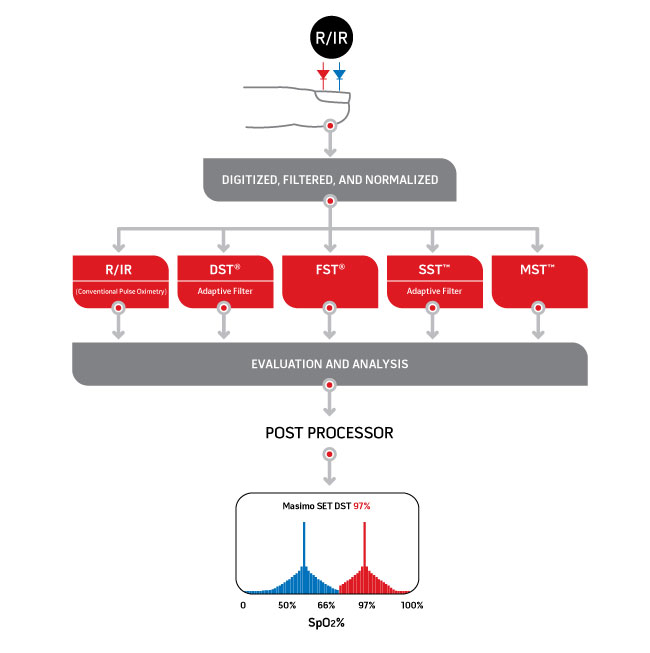
La pulsossimetria convenzionale usa l'algoritmo standard rosso su infrarossi per fornire l'SpO2, mentre Masimo SET® usa lo stesso algoritmo convenzionale ma ha aggiunto quattro altri algoritmi che funzionano in parallelo. Questi algoritmi consentono la distinzione tra segnale arterioso e venoso durante il movimento e la bassa perfusione identificando e isolando il rumore SpO2 non arterioso e venoso (picco sinistro mostrato in blu) dal vero componente arterioso dell'SpO2 (picco destro mostrato in rosso) nel segnale. Viene quindi scelto il picco del grafico sulla destra come valore SpO2 poiché fisiologicamente il valore SpO2 maggiore all'interno del sito di misurazione sarà sempre quello del segnale arterioso.
Affidabilità degli allarmi con estrazione del segnale
Capacità di effettuare misurazioni in condizioni di movimento e di bassa perfusione5*
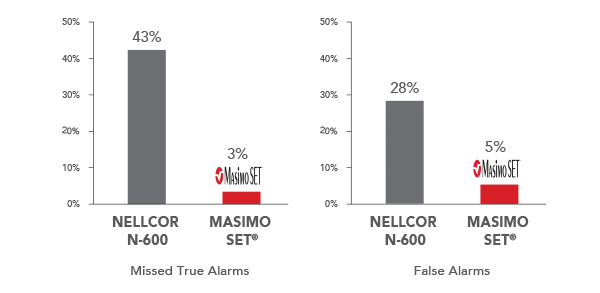
*I risultati mostrati sono stati calcolati combinando i risultati di sensibilità e specificità dei movimenti generati dalla macchina e dei movimenti volontari. I ricercatori hanno misurato l'SpO2 in 10 soggetti in condizioni di movimento e di bassa perfusione, e calcolata la frequenza di falsi allarmi (specificità) e la frequenza di allarmi effettivi (sensibilità).
Prestazioni con i bambini7
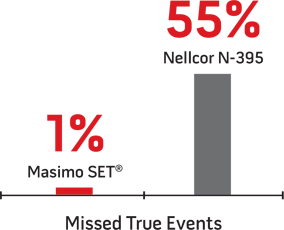
I ricercatori hanno misurato gli eventi di desaturazione effettiva non rilevati su 75 eventi reali in questo studio, in 5 bambini sottoposti a valutazione per problemi di respirazione nel sonno.
Titolo prestazioni con i lattanti8
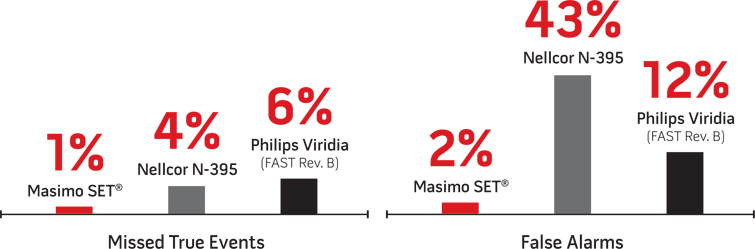
Curve ROC pulsossimetria3
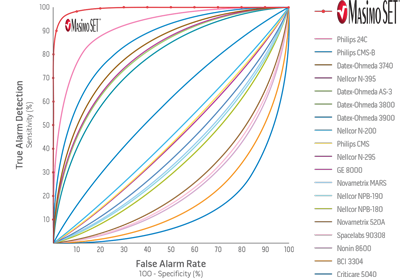
Sono stati sottoposti a test un totale di 70 volontari con movimenti motorizzati della mano. Ogni movimento è stato studiato durante la respirazione dell'aria ambiente e l'ipossemia. I pulsossimetri sulla mano non in movimento sono stati usati per controllare le misurazioni per il confronto. La sensibilità è stata definita come la capacità di rilevare valori effettivi di SpO2<90%. La specificità è stata definita come la capacità di rilevare valori effettivi di SpO2 >90%.
Ulteriori informazioni in merito a Masimo SET®
Ulteriori informazioni in merito a Masimo SET®
Bibliografia:
- 1.
Malviya S., Reynolds P.I., Voepel-Lewis T., Siewert M., Watson D., Tait A.R., Tremper K. Anesth Analg. 2000 Jun;90(6):1336-40.
- 2.
U.S. News & World Report, Best Hospitals 2015 Edition.
- 3.
Barker S.J. Anesth Analg. 2002 Oct;95(4):967-72.
- 4.
All studies available at http://www.masimo.com/home/clinical-evidence/clinical-evidence/.
- 5.
Shah N., Ragaswamy H.B., Govindugari K., Estanol L. J Clin Anesth. 2012 Aug;24(5):385-91.
- 6.
Barker S.J., Morgan S.E. Anesthesiology 2000; 93 (3A):A-549.
- 7.
Brouillette RT, Lavergne J, Leimanis A, Nixon GM, Laden S, McGregor CD. Differences in Pulse Oximetry Technology can Affect Detection of Sleep Disordered Breathing in Children. Anesth Analg. 2002; 94:S47-S53
- 8.
Hay WW, Rodden DJ, Collins SM, Melara DL, Hale KA, Fashaw LM. Reliability of conventional and new oximetry in neonatal patients. Journal of Perinatology. 2002; 22:360-266


